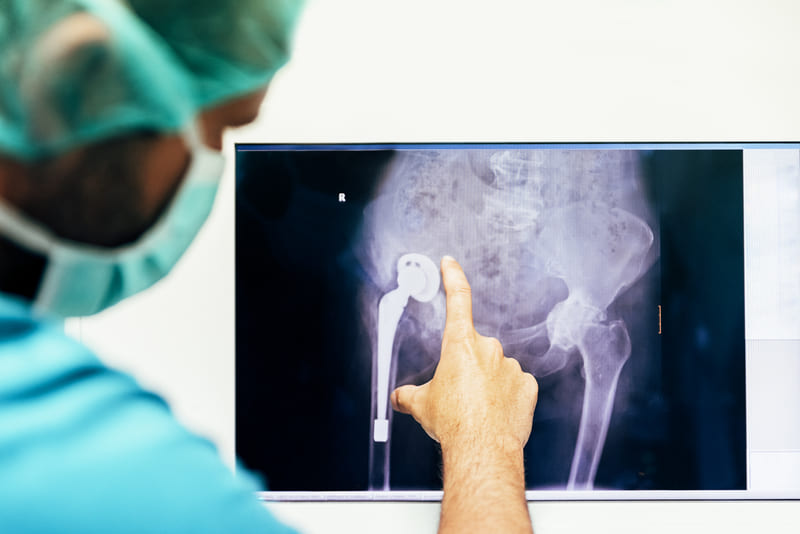
Artroplastia la Elytis Hospital Iași: tot ce trebuie să știi despre înlocuirea articulațiilor uzate
Articulațiile joacă un rol esențial în mobilitatea și independența noastră, însă odată cu înaintarea în vârstă, în urma traumatismelor sau din cauza unor afecțiuni degenerative precum artroza, acestea se pot uza progresiv. Durerea persistentă, rigiditatea și limitarea mișcărilor ajung să afecteze activități simple, de la mers și urcatul scărilor până la gesturi cotidiene precum ridicarea unui obiect sau schimbarea poziției în timpul somnului. Atunci când tratamentele conservatoare nu mai oferă rezultate, artroplastia poate deveni o soluție eficientă pentru recâștigarea mobilității și a confortului zilnic.
Artroplastia reprezintă una dintre cele mai importante realizări ale ortopediei moderne, fiind o intervenție chirurgicală prin care articulațiile sever afectate sunt înlocuite parțial sau total cu proteze performante, concepute pentru a reda funcționalitatea și a elimina durerea. Datorită progreselor tehnologice și tehnicilor chirurgicale avansate, această procedură oferă astăzi rezultate excelente, cu recuperare mai rapidă și o îmbunătățire semnificativă a calității vieții pentru pacienții care își doresc să revină la un stil de viață activ.
Ce este artroplastia?
Artroplastia este o intervenție chirurgicală ortopedică modernă prin care o articulație afectată de uzură, traumatisme sau boli degenerative este reconstruită ori înlocuită parțial sau complet cu ajutorul unei proteze artificiale. Scopul principal al acestei proceduri este eliminarea durerii, restabilirea mobilității și îmbunătățirea calității vieții pacientului. Intervenția este recomandată atunci când tratamentele conservatoare – precum medicația antiinflamatoare, infiltrațiile intraarticulare, fizioterapia sau modificările stilului de viață – nu mai reușesc să controleze simptomele sau să încetinească degradarea articulației.
Care sunt caracteristicile protezelor articulare?
Protezele utilizate în artroplastie sunt realizate din materiale biocompatibile și rezistente, precum titanul, aliajele metalice speciale, ceramica medicală sau polietilena de înaltă densitate. Acestea sunt concepute pentru a reproduce cât mai fidel funcționarea naturală a articulației, reducând frecarea dintre suprafețele osoase și permițând reluarea mișcărilor într-un mod sigur și eficient. În funcție de gradul de afectare articulară, localizarea leziunii și starea generală a pacientului, medicul ortoped poate recomanda o artroplastie totală sau una parțială.
Artroplastia este una dintre cele mai frecvente și eficiente intervenții ortopedice realizate la nivel mondial, având rezultate excelente pe termen lung. Pentru numeroși pacienți, această procedură reprezintă șansa de a reveni la activitățile zilnice fără limitările impuse de durerea cronică și rigiditatea articulară. Recuperarea după intervenție implică un program atent de monitorizare și kinetoterapie, însă beneficiile sunt adesea spectaculoase, cu redobândirea independenței funcționale și creșterea semnificativă a confortului fizic.
Tipuri de artroplastie: comparație între artroplastia totală și artroplastia parțială
| Caracteristică | Artroplastie totală | Artroplastie parțială |
| Suprafață înlocuită | întreaga articulație | doar zona afectată |
| Complexitate | mai mare | moderată |
| Recuperare | mai lungă | mai rapidă |
| Indicații | degradare severă extinsă | afectare localizată |
În cazul artroplastiei totale, întreaga articulație este înlocuită cu o proteză completă, fiind recomandată atunci când distrucția cartilajului și deformările articulare sunt extinse. Această variantă oferă rezultate excelente în cazurile avansate de artroză și permite refacerea completă a funcției articulare.
Artroplastia parțială, în schimb, presupune înlocuirea doar a compartimentului afectat al articulației, păstrând structurile sănătoase. Este indicată în situațiile în care degradarea este limitată și poate oferi avantajul unei recuperări mai rapide și al unei senzații mai apropiate de funcționarea naturală a articulației. Alegerea între cele două opțiuni este realizată exclusiv de medicul ortoped, în urma unei evaluări clinice și imagistice complete.
Ce articulații pot fi înlocuite prin artroplastie?
Artroplastia poate fi realizată la nivelul mai multor articulații ale corpului, în funcție de localizarea uzurii, de gradul de afectare și de impactul simptomelor asupra calității vieții pacientului. Deși cele mai frecvente intervenții sunt cele de șold și genunchi, progresul chirurgiei ortopedice moderne permite astăzi înlocuirea cu succes și a altor articulații importante, oferind pacienților șansa de a-și recăpăta mobilitatea și independența funcțională.
Alegerea tipului de protezare se face întotdeauna în urma unei evaluări ortopedice complete, care ia în calcul vârsta pacientului, nivelul de activitate, severitatea degradării și eventualele afecțiuni asociate.
Ce este artroplastia de șold?
Artroplastia de șold este una dintre cele mai frecvente și eficiente intervenții ortopedice efectuate la nivel mondial. Procedura presupune înlocuirea articulației coxofemurale deteriorate cu o proteză special concepută pentru a reda mobilitatea și pentru a elimina durerea cauzată de uzura avansată a cartilajului articular.
Această intervenție este recomandată în special pacienților diagnosticați cu coxartroză avansată, necroză avasculară a capului femural, fracturi complexe de col femural sau sechele post-traumatice care afectează sever funcționalitatea articulației.
Când este recomandată artroplastia de șold?
Artroplastia de șold devine necesară atunci când apar:
- dureri persistente la mers sau în repaus;
- dificultăți la urcatul scărilor;
- limitarea mobilității șoldului;
- rigiditate accentuată dimineața;
- imposibilitatea desfășurării activităților zilnice.
Care sunt beneficiile artroplastiei de șold?
Pacienții care beneficiază de protezare de șold pot observa:
- dispariția durerii cronice;
- reluarea mersului normal;
- creșterea amplitudinii mișcărilor;
- îmbunătățirea posturii și echilibrului;
- revenirea la activități cotidiene fără disconfort.
În majoritatea cazurilor, după recuperare, pacientul își recapătă independența funcțională și poate avea o viață activă timp de mulți ani.
Ce este artroplastia de genunchi?
Artroplastia de genunchi este indicată în special în cazurile de gonartroză avansată, atunci când cartilajul articular este sever degradat, iar durerea devine invalidantă. Intervenția presupune înlocuirea suprafețelor articulare afectate cu componente protetice care permit reluarea mișcărilor normale și reduc semnificativ disconfortul.
Aceasta este una dintre cele mai eficiente soluții pentru pacienții care nu mai răspund la tratamentele nechirurgicale.
Ce simptome indică necesitatea protezei de genunchi?
Semnele frecvente includ:
- durere intensă la mers;
- umflarea repetată a genunchiului;
- rigiditate accentuată;
- dificultate la ridicarea de pe scaun;
- senzația de instabilitate;
- limitarea severă a flexiei și extensiei.
Ce îmbunătățiri oferă proteza de genunchi?
Artroplastia de genunchi contribuie la:
- reducerea sau eliminarea durerii severe;
- creșterea stabilității articulare;
- îmbunătățirea mersului;
- reluarea activităților zilnice;
- creșterea rezistenței la efort.
Prin recuperare corectă și kinetoterapie, majoritatea pacienților revin la o viață activă și confortabilă.
Ce este artroplastia de umăr?
Deși mai puțin frecventă decât protezarea șoldului sau genunchiului, artroplastia de umăr oferă rezultate excelente în cazurile în care articulația este grav afectată.
Aceasta este indicată în:
- artroză severă a umărului;
- fracturi complexe ireparabile;
- rupturi masive și ireversibile ale coafei rotatorilor;
- artrită inflamatorie;
- distrucții articulare post-traumatice.
Cum ajută artroplastia de umăr pacientul?
Proteza de umăr permite:
- reducerea durerii persistente;
- creșterea mobilității brațului;
- refacerea funcției articulare;
- îmbunătățirea forței și coordonării.
Această intervenție poate reda autonomia în activități aparent simple, precum îmbrăcatul, pieptănatul sau ridicarea brațului deasupra capului.
Artroplastia altor articulații
În anumite situații, protezarea poate fi realizată și la nivelul altor articulații afectate de uzură, traumatisme sau boli degenerative.
Artroplastia de cot
Este recomandată în cazurile de:
- artrită severă;
- fracturi articulare complexe;
- instabilitate post-traumatică;
- limitarea accentuată a mișcărilor.
Ajută la restabilirea mobilității și la reducerea durerii în activitățile zilnice.
Artroplastia de gleznă
Este indicată pacienților cu:
- artroză avansată de gleznă;
- traumatisme severe;
- deformări articulare dureroase.
Avantajul major constă în păstrarea mobilității, comparativ cu artrodeza (blocarea articulației).
Artroplastia încheieturii mâinii
Poate fi recomandată în cazul:
- artritei reumatoide;
- artrozei severe;
- sechelelor traumatice.
Contribuie la îmbunătățirea dexterității și a funcționalității mâinii.
Artroplastia articulațiilor mici ale mâinii
Se realizează pentru:
- deformări articulare dureroase;
- afectare degenerativă localizată;
- limitarea severă a mișcărilor fine.
Aceasta poate îmbunătăți semnificativ capacitatea de a scrie, apuca obiecte sau efectua activități care necesită precizie.
Cum se stabilește ce articulație poate fi protezată?
Decizia se ia exclusiv în urma unei evaluări ortopedice complete, care poate include:
- consult clinic detaliat;
- radiografii;
- investigații RMN sau CT;
- evaluarea amplitudinii mișcărilor;
- analiza gradului de afectare funcțională.
Medicul ortoped stabilește dacă protezarea este cea mai bună opțiune și recomandă tipul de intervenție potrivit pentru fiecare pacient, astfel încât rezultatele să fie cât mai bune pe termen lung.
Când este necesară înlocuirea unei articulații?
Decizia de a recomanda artroplastia nu este luată imediat după apariția durerii articulare, ci reprezintă, de regulă, etapa terapeutică indicată atunci când degradarea articulației devine severă, iar metodele conservatoare nu mai reușesc să controleze simptomele sau să mențină funcționalitatea normală. În multe situații, afecțiunile articulare evoluează lent, pe parcursul mai multor ani, iar pacientul poate observa o agravare progresivă a durerii, rigidității și limitării mișcărilor.
În fazele incipiente, simptomele pot fi gestionate prin tratamente nechirurgicale precum medicația antiinflamatoare, infiltrațiile articulare, fizioterapia, kinetoterapia și modificarea stilului de viață. Totuși, atunci când articulația este profund deteriorată, cartilajul protector dispare aproape complet, iar contactul direct dintre suprafețele osoase produce durere constantă și limitare severă, artroplastia devine una dintre cele mai eficiente soluții pentru restabilirea mobilității și eliminarea disconfortului.
Necesitatea intervenției este stabilită exclusiv de medicul ortoped, în urma unei evaluări clinice și imagistice complete, luând în considerare gradul de afectare structurală, intensitatea durerii și impactul asupra vieții de zi cu zi.
Ce semne indică necesitatea înlocuirii unei articulații?
Există o serie de simptome și modificări funcționale care pot semnala faptul că articulația este suficient de afectată încât să necesite protezare.
Durere persistentă, inclusiv nocturnă
Durerea articulară este principalul semnal de alarmă. Inițial, aceasta poate apărea doar la efort sau după perioade prelungite de mers și stat în picioare. Pe măsură ce degradarea avansează, durerea devine constantă și poate apărea inclusiv în repaus sau în timpul nopții.
Aceasta poate fi însoțită de:
- senzație de arsură sau presiune profundă;
- disconfort care trezește pacientul din somn;
- imposibilitatea găsirii unei poziții confortabile;
- necesitatea administrării frecvente de calmante.
Durerea nocturnă indică adesea un grad avansat de afectare articulară și necesită evaluare medicală.
Limitarea severă a mișcărilor
Pe măsură ce articulația se degradează, amplitudinea mișcărilor scade progresiv. Pacientul poate observa dificultăți în realizarea unor mișcări simple care anterior nu reprezentau un efort.
Exemple frecvente includ:
- imposibilitatea flexării complete a genunchiului;
- dificultăți la încălțare din cauza rigidității șoldului;
- imposibilitatea ridicării brațului deasupra capului;
- limitarea rotației sau extensiei articulare.
Această restricție afectează autonomia și poate favoriza compensări posturale care duc la dureri suplimentare.
Rigiditate accentuată
Rigiditatea apare mai ales dimineața sau după perioade de repaus și poate dura de la câteva minute până la câteva ore.
Pacientul poate resimți:
- „înțepenirea” articulației;
- dificultate la pornirea mișcării;
- senzație de blocaj mecanic;
- mișcare greoaie, nefirească.
Rigiditatea severă indică adesea modificări structurale importante și inflamație persistentă.
Deformarea articulației
Pe măsură ce uzura progresează, structura articulară se poate modifica vizibil.
Semnele pot include:
- modificarea axului membrului;
- umflături persistente;
- devierea genunchiului sau a degetelor;
- asimetrie evidentă față de articulația sănătoasă.
Deformarea articulară nu afectează doar aspectul estetic, ci și biomecanica întregului corp.
Imposibilitatea desfășurării activităților zilnice
Un indicator esențial pentru recomandarea artroplastiei este afectarea independenței funcționale.
Pacientul poate avea dificultăți în:
- mersul pe distanțe scurte;
- urcatul sau coborâtul scărilor;
- ridicarea de pe scaun;
- igiena personală;
- îmbrăcare;
- activități casnice obișnuite.
Atunci când calitatea vieții este semnificativ compromisă, intervenția chirurgicală poate deveni cea mai eficientă soluție.
Lipsa răspunsului la tratamente conservatoare
Înainte de recomandarea protezării, majoritatea pacienților urmează tratamente nechirurgicale. Dacă acestea nu mai oferă ameliorare, medicul poate lua în calcul artroplastia.
Aceste tratamente includ, de regulă:
- antiinflamatoare și analgezice;
- infiltrații intraarticulare;
- fizioterapie;
- kinetoterapie;
- scădere ponderală;
- utilizarea dispozitivelor de sprijin.
Eșecul terapeutic repetat indică faptul că articulația nu mai poate fi recuperată prin metode conservatoare.
Cum se decide între tratament conservator și artroplastie?
Alegerea depinde de severitatea afectării și de răspunsul organismului la terapiile inițiale.
| Situație clinică | Tratament conservator | Artroplastie |
| Durere ușoară | From | No |
| Mobilitate moderat afectată | From | Uneori |
| Distrucție avansată articulară | Rareori eficient | From |
| Durere invalidantă | Insuficient | Recomandată |
Cine stabilește momentul optim pentru intervenție?
Momentul potrivit pentru artroplastie este stabilit de medicul ortoped, în urma unei evaluări care poate include:
- examen clinic detaliat;
- radiografii comparative;
- RMN sau CT, dacă este necesar;
- evaluarea mersului și posturii;
- istoricul răspunsului la tratamente;
- analiza impactului simptomelor asupra vieții pacientului.
Stabilirea momentului optim este extrem de importantă. O intervenție realizată prea târziu poate complica recuperarea, în timp ce o recomandare făcută la momentul potrivit crește semnificativ șansele unei recuperări rapide și ale unor rezultate excelente pe termen lung.
Afecțiuni care pot necesita artroplastie
Artroplastia este recomandată atunci când structura unei articulații este afectată atât de sever încât tratamentele conservatoare nu mai pot reda funcționalitatea normală sau controla eficient durerea. Există numeroase afecțiuni care pot duce la degradarea progresivă a suprafețelor articulare, iar în stadiile avansate, înlocuirea articulației devine cea mai eficientă soluție pentru recâștigarea mobilității și îmbunătățirea calității vieții.
În funcție de cauza afectării, ritmul de evoluție și severitatea modificărilor structurale, medicul ortoped stabilește dacă protezarea este indicată și care este tipul optim de intervenție. Printre cele mai frecvente afecțiuni care pot necesita artroplastie se numără artroza avansată, bolile inflamatorii articulare, necroza avasculară și traumatismele severe.
Artroza avansată
Artroza este cea mai frecventă cauză care duce la necesitatea unei artroplastii. Aceasta reprezintă o afecțiune degenerativă progresivă, caracterizată prin distrugerea treptată a cartilajului articular – stratul neted și elastic care acoperă extremitățile osoase și permite alunecarea fără frecare a suprafețelor articulare.
Pe măsură ce cartilajul se subțiază și dispare, oasele ajung să intre în contact direct, ceea ce produce durere, inflamație, rigiditate și limitarea mișcărilor.
Cum evoluează artroza?
În stadiile incipiente, pacientul poate resimți:
- disconfort după efort fizic;
- rigiditate matinală de scurtă durată;
- ușoare limitări de mobilitate;
- senzație de „pocnituri” articulare.
În stadiile avansate apar:
- durere constantă;
- inflamație persistentă;
- reducerea severă a mobilității;
- deformarea articulației;
- dificultăți importante la mers sau folosirea membrului afectat.
Când devine necesară artroplastia?
Artroplastia este recomandată atunci când:
- durerea devine invalidantă;
- mobilitatea este sever limitată;
- tratamentele conservatoare nu mai funcționează;
- investigațiile imagistice arată distrucție articulară extinsă.
În aceste situații, protezarea poate reda mobilitatea și elimina sursa mecanică a durerii.
Artrita reumatoidă
Artrita reumatoidă este o boală autoimună inflamatorie cronică, în care sistemul imunitar atacă în mod eronat membrana sinovială a articulațiilor. Acest proces inflamator persistent duce, în timp, la distrugerea cartilajului și a osului subiacent.
Spre deosebire de artroză, care apare prin uzură mecanică, artrita reumatoidă este o afecțiune sistemică și poate afecta simultan mai multe articulații.
Cum afectează articulațiile?
Inflamația cronică produce:
- durere persistentă;
- umflare articulară;
- rigiditate matinală prelungită;
- instabilitate;
- deformări progresive;
- pierderea funcției articulare.
În lipsa unui control terapeutic eficient, distrucția articulară poate deveni ireversibilă.
Când este necesară protezarea?
Artroplastia poate deveni necesară atunci când:
- articulația este sever distrusă;
- tratamentul biologic sau medicamentos nu controlează simptomele;
- apare deformare importantă;
- pacientul își pierde autonomia funcțională.
În aceste cazuri, protezarea poate reduce durerea și poate reda mobilitatea.
Necroza avasculară
Necroza avasculară este o afecțiune gravă care apare atunci când alimentarea cu sânge a unui segment osos este întreruptă sau sever redusă. Fără oxigen și nutrienți, osul începe să se degradeze și să se prăbușească structural.
Această afecțiune apare frecvent la nivelul capului femural, dar poate afecta și alte articulații.
Care sunt cauzele necrozei vasculare?
Necroza avasculară poate apărea din cauza:
- traumatismelor;
- consumului excesiv de corticosteroizi;
- alcoolismului cronic;
- tulburărilor de coagulare;
- unor boli metabolice;
- cauzelor necunoscute (idiopatice).
Cum evoluează necroza avasculară?
Inițial, pacientul poate să nu aibă simptome. Pe măsură ce osul se deteriorează apar:
- durere progresivă;
- limitarea mișcărilor;
- rigiditate;
- dificultăți la mers;
- colapsul articulației.
Când este indicată artroplastia?
În stadiile avansate, când osul s-a prăbușit și articulația este distrusă, protezarea devine adesea singura soluție eficientă.
Aceasta permite:
- eliminarea durerii;
- restabilirea sprijinului;
- reluarea mersului normal.
Fracturile articulare severe
Anumite traumatisme produc distrugeri atât de importante încât reconstrucția anatomică nu mai este posibilă.
Acestea apar frecvent la:
- vârstnici cu osteoporoză;
- traumatisme de mare energie;
- fracturi cominutive complexe;
- accidente cu distrucție multiplă articulară.
De ce poate fi necesară protezarea?
În unele cazuri, fixarea clasică cu plăci și șuruburi nu oferă rezultate suficiente deoarece:
- osul este prea fragil;
- suprafața articulară este distrusă;
- riscul de necroză este mare;
- reconstrucția nu poate reda stabilitatea.
În aceste situații, protezarea poate oferi rezultate funcționale superioare.
Ce beneficii oferă artroplastia post-traumatică?
Artroplastia post-traumatică permite:
- mobilizare precoce;
- reducerea complicațiilor imobilizării;
- reluarea sprijinului;
- recuperare funcțională mai bună.
Sechelele post-traumatice
Uneori, chiar dacă fractura inițială s-a vindecat, articulația poate rămâne afectată structural.
Acest lucru poate duce la:
- deformări osoase;
- uzură accelerată;
- instabilitate;
- limitarea mișcărilor;
- durere cronică.
Aceste modificări pot apărea la luni sau ani după traumatism.
Cum afectează viața pacientului?
Pacientul poate prezenta:
- dificultăți la mers;
- imposibilitatea efectuării unor activități simple;
- scăderea rezistenței fizice;
- durere recurentă;
- postură compensatorie defectuoasă.
Când devine necesară artroplastia?
Artroplastia este indicată atunci când deformările și degradarea secundară devin ireversibile, iar tratamentele nechirurgicale nu mai oferă beneficii.
Prin înlocuirea articulației afectate, se poate obține:
- corectarea deformării;
- reducerea durerii;
- restabilirea mobilității;
- îmbunătățirea semnificativă a calității vieții.
Cum se stabilește indicația operatorie?
Stabilirea indicației operatorii pentru artroplastie este un proces complex, care implică o evaluare medicală completă și atentă. Decizia de a recomanda înlocuirea unei articulații nu se bazează exclusiv pe rezultatele unei radiografii sau pe prezența durerii, ci pe o analiză detaliată a stării generale a pacientului, a severității degradării articulare, a impactului simptomelor asupra vieții de zi cu zi și a eficienței tratamentelor urmate anterior.
Scopul acestei evaluări este de a stabili cu precizie dacă artroplastia reprezintă cea mai bună soluție terapeutică, dacă momentul intervenției este oportun și care este tipul de proteză potrivit pentru fiecare pacient. O evaluare preoperatorie riguroasă contribuie semnificativ la reducerea riscurilor chirurgicale și la obținerea unor rezultate funcționale excelente pe termen lung.
Procesul presupune colaborarea unei echipe multidisciplinare formate din medicul ortoped, medicul anestezist, cardiologul și, atunci când este necesar, alți specialiști implicați în optimizarea stării de sănătate a pacientului înaintea intervenției.
Consultația ortopedică
Consultația ortopedică reprezintă primul și cel mai important pas în stabilirea indicației operatorii. În cadrul acesteia, medicul discută cu pacientul despre istoricul simptomelor, evoluția durerii și impactul pe care afecțiunea îl are asupra activităților cotidiene.
Sunt analizate aspecte precum:
- momentul apariției durerii;
- intensitatea și frecvența simptomelor;
- factorii care agravează sau calmează durerea;
- tratamentele urmate anterior;
- răspunsul la terapiile conservatoare;
- limitările funcționale existente;
- istoricul altor boli asociate.
Această etapă oferă informații esențiale despre severitatea reală a afectării articulare și despre nevoile specifice ale pacientului.
Examenul clinic
După discuția inițială, medicul efectuează un examen clinic complet pentru a evalua funcționalitatea articulației afectate.
Examinarea urmărește:
- amplitudinea mișcărilor;
- gradul de rigiditate;
- prezența deformărilor;
- stabilitatea articulară;
- sensibilitatea la palpare;
- postura și aliniamentul corporal;
- modul în care pacientul merge;
- existența unor compensări musculare sau posturale.
Examenul clinic poate evidenția semne importante de degradare structurală care nu sunt întotdeauna evidente doar prin investigațiile imagistice.
Radiografia
Radiografia standard este investigația imagistică de bază utilizată pentru evaluarea articulațiilor afectate.
Aceasta permite identificarea unor modificări precum:
- îngustarea spațiului articular;
- dispariția cartilajului;
- deformarea suprafețelor osoase;
- osteofitele („ciocurile osoase”);
- modificările axului articular;
- semnele de uzură avansată.
Radiografia oferă o imagine clară asupra gradului de distrucție articulară și ajută la alegerea tipului de intervenție chirurgicală.
RMN sau tomografie computerizată (CT), atunci când este necesar
În anumite cazuri, radiografia nu oferă suficiente informații pentru stabilirea exactă a diagnosticului sau pentru planificarea chirurgicală detaliată.
În aceste situații, medicul poate recomanda:
RMN (rezonanță magnetică nucleară)
Această investigație oferă informații detaliate despre:
- cartilaj;
- ligamente;
- tendoane;
- inflamații articulare;
- necroză avasculară;
- afectări precoce care nu apar radiologic.
Este utilă mai ales în stadiile incipiente sau în evaluarea structurilor moi periarticulare.
Tomografia computerizată (CT)
CT-ul este recomandat pentru:
- analiza detaliată a structurilor osoase;
- evaluarea fracturilor complexe;
- identificarea deformărilor severe;
- planificarea tridimensională a protezării.
Această investigație ajută chirurgul să stabilească cu precizie strategia operatorie.
Analizele de laborator
Analizele de laborator sunt esențiale pentru evaluarea stării generale de sănătate și pentru identificarea eventualelor riscuri asociate intervenției.
Acestea pot include:
- hemoleucogramă completă;
- glicemie;
- funcție renală;
- funcție hepatică;
- markeri inflamatori;
- coagulogramă;
- grupa sanguină;
- electroliți;
- teste infecțioase, atunci când sunt necesare.
Rezultatele permit corectarea eventualelor dezechilibre înaintea operației și reduc riscul complicațiilor postoperatorii.
Evaluarea cardiologică
Pentru pacienții cu factori de risc cardiovascular sau vârstă înaintată, consultul cardiologic este obligatoriu înaintea artroplastiei.
Această evaluare poate include:
- electrocardiogramă;
- ecografie cardiacă;
- test de efort, în anumite cazuri;
- ajustarea tratamentului cardiac existent.
Scopul este de a confirma că pacientul poate tolera intervenția în condiții de siguranță maximă.
Evaluarea anestezică
Consultația preanestezică este o etapă obligatorie în stabilirea indicației operatorii.
Medicul anestezist analizează:
- istoricul medical complet;
- eventuale alergii;
- reacții anterioare la anestezie;
- tratamentele aflate în desfășurare;
- funcția respiratorie;
- statusul cardiovascular;
- rezultatele analizelor.
Pe baza acestor informații, se stabilește tipul optim de anestezie:
- anestezie generală;
- rahianestezie;
- tehnici combinate, în funcție de caz.
Această etapă este esențială pentru siguranța intervenției.
Cum se ia decizia finală?
După centralizarea tuturor investigațiilor, echipa medicală stabilește dacă artroplastia este indicată și dacă pacientul este pregătit pentru intervenție.
Decizia finală ține cont de:
- gradul de distrucție articulară;
- intensitatea durerii;
- limitarea funcțională;
- răspunsul la tratamentele anterioare;
- starea generală de sănătate;
- riscurile operatorii;
- beneficiile estimate pe termen lung.
Pacientul este informat în detaliu despre:
- tipul intervenției;
- beneficiile așteptate;
- riscurile posibile;
- perioada de recuperare;
- rezultatele prognozate.
O indicație operatorie corect stabilită reprezintă baza succesului artroplastiei și crește considerabil șansele unei recuperări rapide și durabile.
Cum decurge intervenția de artroplastie?
Artroplastia este o intervenție chirurgicală complexă, atent planificată și realizată conform unor protocoale medicale stricte, menite să ofere siguranță maximă pacientului și rezultate funcționale excelente pe termen lung. Deși ideea unei operații de înlocuire articulară poate genera emoții și întrebări firești, este important de știut că această procedură este astăzi una dintre cele mai standardizate și eficiente intervenții din chirurgia ortopedică modernă.
La Elytis Hospital, tehnologia medicală avansată, materialele protetice performante și experiența echipei chirurgicale permit realizarea unor intervenții precise, adaptate anatomiei fiecărui pacient. În funcție de articulația tratată, gradul de afectare și particularitățile clinice, durata intervenției poate varia, însă etapele esențiale sunt similare în majoritatea cazurilor.
Înțelegerea modului în care decurge operația ajută pacientul să se pregătească mai bine și să privească procedura cu mai multă încredere.
În ce constă pregătirea preoperatorie pentru artroplastie?
Intervenția începe încă dinaintea intrării în sala de operație, printr-o etapă esențială de pregătire medicală și logistică.
Pacientul este internat și evaluat final pentru confirmarea tuturor parametrilor necesari intervenției.
Această etapă include:
- verificarea analizelor medicale;
- evaluarea semnelor vitale;
- confirmarea planului operator;
- marcarea zonei care urmează să fie operată;
- administrarea profilaxiei antibiotice;
- pregătirea tegumentului;
- montarea accesului venos;
- discuția finală cu echipa chirurgicală și medicul anestezist.
Scopul acestei etape este reducerea riscurilor și asigurarea desfășurării intervenției în condiții optime de siguranță.
Anestezia în vederea artroplastiei
Înainte de începerea operației, pacientului i se administrează anestezia stabilită în urma consultului preanestezic.
În funcție de tipul intervenției și de profilul medical al pacientului, se poate utiliza:
Rahianestezia
Aceasta presupune injectarea anestezicului în zona lombară și determină amorțirea temporară a jumătății inferioare a corpului.
Avantajele includ:
- recuperare rapidă;
- risc redus de complicații respiratorii;
- control eficient al durerii postoperatorii;
- mobilizare precoce.
Este frecvent utilizată în artroplastia de șold și genunchi.
Anestezia generală
Pacientul este adormit complet pe durata intervenției.
Aceasta este recomandată atunci când:
- intervenția este complexă;
- există contraindicații pentru rahianestezie;
- profilul clinic impune această variantă.
Tehnici combinate
Uneori se utilizează combinații între anestezie regională și sedare pentru confort optim și control superior al durerii.
Pe tot parcursul intervenției, pacientul este atent monitorizat de medicul anestezist.
Cum se realizează accesul chirurgical pentru artroplastie?
După instalarea completă a anesteziei, chirurgul realizează incizia necesară pentru accesul la articulația afectată.
Tipul și dimensiunea inciziei depind de:
- articulația protezată;
- tehnica utilizată;
- gradul de afectare;
- anatomia pacientului.
În multe cazuri, se folosesc tehnici minim invazive, care permit:
- traumă tisulară redusă;
- sângerare mai mică;
- recuperare mai rapidă;
- cicatrizare mai bună.
Accesul chirurgical este realizat astfel încât să permită vizualizarea clară și poziționarea precisă a protezei.
Îndepărtarea structurilor deteriorate
După expunerea articulației, chirurgul îndepărtează cu mare precizie structurile afectate de uzură sau distrucție.
Acestea pot include:
- cartilajul complet degradat;
- porțiuni osoase deformate;
- fragmente instabile;
- osteofite;
- țesut inflamator patologic.
Această etapă este esențială pentru eliminarea sursei durerii și pentru pregătirea corectă a suprafețelor care vor primi implantul protetic.
Îndepărtarea structurilor deteriorate se face cu instrumente speciale, cu protejarea maximă a țesuturilor sănătoase.
Implantarea protezei
După pregătirea suprafețelor articulare, chirurgul fixează proteza selectată în funcție de planificarea preoperatorie.
Proteza poate fi fixată prin:
Fixare cimentată
Se utilizează un ciment ortopedic special care oferă stabilitate imediată.
Este frecvent recomandată:
- pacienților vârstnici;
- osului cu densitate redusă;
- cazurilor cu fragilitate osoasă crescută.
Fixare necimentată
Proteza este proiectată pentru integrarea biologică treptată în os.
Avantajele includ:
- stabilitate pe termen lung;
- adaptare biologică naturală;
- durabilitate excelentă.
Este preferată frecvent la pacienții mai tineri și activi.
Fixare hibridă
Combină cele două metode atunci când situația clinică o impune.
Implantarea necesită o precizie milimetrică pentru a asigura funcționarea optimă și longevitatea protezei.
Verificarea stabilității și funcționalității
După montarea protezei, chirurgul testează articulația pentru a verifica:
- stabilitatea mecanică;
- amplitudinea mișcărilor;
- alinierea corectă;
- absența conflictelor mecanice;
- funcționarea naturală a articulației.
Această etapă este esențială pentru prevenirea complicațiilor precum:
- luxația protezei;
- uzura prematură;
- limitarea mișcărilor;
- instabilitatea postoperatorie.
Dacă este necesar, se fac ajustări înainte de finalizarea intervenției.
Închiderea plăgii operatorii
După confirmarea stabilității protezei, chirurgul închide atent planurile anatomice.
Aceasta presupune:
- sutura straturilor profunde;
- hemostază riguroasă;
- montarea drenajului, dacă este necesar;
- închiderea tegumentului;
- aplicarea pansamentului steril.
Tehnicile moderne de sutură contribuie la:
- vindecare optimă;
- reducerea riscului de infecție;
- aspect estetic bun al cicatricei.
Monitorizarea postoperatorie imediată
După operație, pacientul este transferat într-o zonă specializată de supraveghere postoperatorie.
Aici sunt monitorizate atent:
- tensiunea arterială;
- ritmul cardiac;
- oxigenarea;
- nivelul durerii;
- funcția neurologică;
- sângerarea locală;
- reacțiile la anestezie.
În această etapă se inițiază:
- controlul durerii;
- prevenirea trombozei;
- hidratarea intravenoasă;
- mobilizarea precoce, atunci când este posibil.
Monitorizarea atentă din primele ore este esențială pentru o recuperare sigură și eficientă.
Ce urmează după intervenția de artroplastie?
După stabilizarea completă, începe perioada de recuperare activă, etapă decisivă pentru succesul artroplastiei.
Aceasta presupune:
- kinetoterapie personalizată;
- reluarea progresivă a mersului;
- exerciții pentru refacerea mobilității;
- monitorizare medicală periodică;
- adaptarea activităților zilnice.
Respectarea protocolului de recuperare contribuie decisiv la obținerea unor rezultate excelente și la revenirea pacientului la o viață activă, fără durere și fără limitările cauzate anterior de articulația afectată.
Tipuri moderne de proteze articulare
Succesul unei artroplastii depinde în mare măsură de alegerea corectă a protezei articulare. În prezent, chirurgia ortopedică beneficiază de tehnologii avansate și materiale inovatoare, concepute pentru a reproduce cât mai fidel funcționarea naturală a articulației și pentru a oferi rezistență îndelungată în timp. Protezele moderne sunt rezultatul unor cercetări extinse în domeniul biomecanicii și al ingineriei medicale, fiind dezvoltate pentru a reduce frecarea dintre componente, a limita uzura și a asigura o integrare optimă în organism.
Alegerea tipului de proteză se face individualizat, în funcție de articulația afectată, vârsta pacientului, nivelul de activitate fizică, densitatea osoasă, stilul de viață și eventualele afecțiuni asociate. Materialele utilizate trebuie să îndeplinească standarde stricte de biocompatibilitate, rezistență mecanică și toleranță biologică, astfel încât implantul să funcționeze eficient pe termen lung, fără reacții adverse semnificative.
De-a lungul ultimelor decenii, performanțele protezelor articulare au crescut spectaculos, ceea ce a dus la rezultate funcționale excelente și la o durată de viață mult mai mare a implanturilor.
Comparația principalelor tipuri de proteze articulare
| Tip proteză | Materiale | Avantaje principale |
| Metal-polietilenă | aliaje metalice speciale + polietilenă de înaltă densitate | rezistență mare, utilizare largă, rezultate predictibile |
| Ceramică-ceramică | componente ceramice medicale avansate | uzură redusă, durabilitate excelentă |
| Ceramică-polietilenă | ceramică medicală + polietilenă modernă | compromis optim între performanță și longevitate |
| Titan avansat | aliaje moderne de titan poros | biocompatibilitate excelentă, integrare osoasă superioară |
Protezele metal-polietilenă
Protezele metal-polietilenă reprezintă una dintre cele mai utilizate și bine studiate variante în chirurgia ortopedică modernă. Acestea combină componente metalice foarte rezistente cu o suprafață din polietilenă medicală de înaltă densitate, proiectată pentru a reduce frecarea și a asigura o mișcare fluidă.
Acest tip de proteză este folosit frecvent în:
- artroplastia de șold;
- protezarea genunchiului;
- unele proteze de umăr.
Care sunt avantajele?
Principalele beneficii includ:
- rezistență mecanică foarte bună;
- stabilitate excelentă;
- rezultate clinice predictibile;
- cost eficient;
- experiență clinică vastă;
- disponibilitate largă.
Datorită performanței dovedite în timp, această combinație rămâne una dintre cele mai populare opțiuni.
Pentru ce pacienți este recomandată?
Este potrivită în special pentru:
- pacienți vârstnici;
- persoane cu nivel moderat de activitate;
- cazuri cu necesitatea unui implant fiabil și versatil.
Protezele ceramică-ceramică
Aceste proteze sunt realizate integral din ceramică medicală de înaltă performanță și sunt considerate printre cele mai avansate soluții disponibile în prezent.
Ceramica utilizată este extrem de rezistentă la uzură și oferă o suprafață foarte netedă, care reduce semnificativ frecarea între componente.
Avantajele majore ale protezelor de ceramică
Acest tip de proteză oferă:
- uzură extrem de redusă;
- producție minimă de microparticule;
- durabilitate excelentă;
- risc redus de degradare în timp;
- mișcare foarte fluidă.
Aceste caracteristici contribuie la o durată mare de viață a implantului.
Pentru cine este potrivită proteza ceramica-ceramica?
Este frecvent recomandată:
- pacienților tineri;
- persoanelor active fizic;
- celor care necesită longevitate maximă a protezei.
Protezele ceramică-polietilenă
Această variantă combină avantajele ceramicii moderne cu flexibilitatea și performanța polietilenei de ultimă generație.
Este considerată de mulți specialiști un echilibru excelent între performanță biomecanică și durabilitate.
Beneficiile acestei combinații
Această opțiune oferă:
- frecare redusă;
- uzură mai mică decât variantele clasice;
- durabilitate foarte bună;
- risc scăzut de complicații mecanice;
- confort funcțional excelent.
De ce este atât de populară?
Este frecvent aleasă deoarece oferă:
- rezultate foarte bune pe termen lung;
- adaptabilitate pentru diferite categorii de pacienți;
- raport excelent între performanță și fiabilitate.
Pentru ce pacienți este recomandată?
Poate fi potrivită pentru:
- adulți activi;
- pacienți de vârstă medie;
- persoane care urmăresc longevitate bună fără necesitatea ceramicii integrale.
Protezele din titan
Titanul reprezintă unul dintre cele mai performante materiale folosite în implantologia ortopedică modernă.
Datorită proprietăților sale biologice și mecanice excepționale, titanul permite o integrare foarte bună în structura osoasă și reduce riscul de reacții adverse.
Care sunt avantajele titanului?
Titanul are caracteristici remarcabile:
- biocompatibilitate excelentă;
- rezistență foarte mare;
- greutate redusă;
- rezistență la coroziune;
- integrare osoasă superioară.
Aceste proprietăți îl fac ideal pentru implanturi de lungă durată.
Multe proteze moderne din titan includ suprafețe speciale poroase care favorizează creșterea osului în interiorul implantului.
Acest proces permite:
- fixare biologică solidă;
- stabilitate pe termen lung;
- reducerea riscului de mobilizare a protezei.
Pentru cine este recomandată proteza din titan?
Titanul avansat este frecvent preferat pentru:
- pacienți tineri;
- persoane active;
- cazuri care necesită fixare biologică durabilă.
Cât de mult rezistă protezele moderne?
Datorită progreselor tehnologice, majoritatea protezelor moderne pot funcționa eficient:
- între 15 și 20 de ani în mod obișnuit;
- peste 20–25 de ani în multe cazuri bine întreținute.
Durata de viață depinde de:
- tipul protezei;
- calitatea implantării;
- respectarea recuperării;
- greutatea corporală;
- nivelul de solicitare mecanică;
- controalele medicale periodice.
Protezele moderne oferă astăzi pacienților nu doar reducerea durerii, ci și perspectiva unei vieți active și confortabile pentru foarte mulți ani.
Recuperarea după artroplastie
Recuperarea după artroplastie reprezintă una dintre cele mai importante etape ale întregului proces terapeutic și are un rol esențial în obținerea unor rezultate funcționale excelente pe termen lung. Deși intervenția chirurgicală elimină articulația deteriorată și o înlocuiește cu o proteză modernă, succesul complet depinde în mare măsură de modul în care pacientul urmează programul de recuperare recomandat de echipa medicală.
Procesul de recuperare este gradual și atent monitorizat, fiind adaptat în funcție de tipul articulației protezate, vârsta pacientului, starea generală de sănătate, tonusul muscular preexistent și complexitatea intervenției. În cele mai multe cazuri, mobilizarea începe foarte devreme, chiar în primele ore sau în prima zi după operație, tocmai pentru a accelera vindecarea și a reduce riscul complicațiilor.
Recuperarea implică o colaborare strânsă între pacient, medicul ortoped, kinetoterapeut și personalul medical specializat, iar respectarea recomandărilor poate influența decisiv viteza și calitatea revenirii la o viață activă.
Primele zile după operație
Primele zile după artroplastie sunt dedicate stabilizării postoperatorii, controlului durerii și inițierii mobilizării precoce. Această etapă este esențială pentru prevenirea complicațiilor și pentru pregătirea organismului pentru recuperarea activă.
Pacientul este atent monitorizat, iar echipa medicală urmărește evoluția generală și răspunsul organismului la intervenție.
Mobilizarea precoce
Una dintre cele mai importante schimbări în chirurgia ortopedică modernă este începerea mobilizării cât mai rapid după operație.
În funcție de tipul intervenției și de recomandarea medicului, pacientul poate începe să se ridice și să facă primii pași:
- în primele 6–24 de ore;
- cu sprijinul kinetoterapeutului;
- folosind cadru de mers sau cârje;
- sub supraveghere atentă.
Mobilizarea precoce contribuie la:
- stimularea circulației sanguine;
- reducerea riscului de tromboză;
- menținerea tonusului muscular;
- prevenirea rigidității;
- accelerarea recuperării funcționale.
Această etapă ajută pacientul să își recapete rapid încrederea în mișcare.
Controlul durerii
Managementul durerii este atent monitorizat și adaptat individual.
Pot fi utilizate:
- analgezice intravenoase;
- antiinflamatoare;
- anestezie regională prelungită;
- infiltrații locale;
- scheme multimodale moderne de control al durerii.
Controlul eficient al durerii permite:
- mobilizare mai rapidă;
- participare activă la recuperare;
- reducerea stresului fiziologic;
- confort psihologic mai bun.
Durerea postoperatorie este normală, însă trebuie menținută la un nivel care să permită mișcarea și exercițiile recomandate.
Prevenirea complicațiilor
În primele zile, se aplică măsuri riguroase pentru reducerea riscului complicațiilor postoperatorii.
Acestea includ:
- tratament anticoagulant preventiv;
- exerciții circulatorii;
- hidratare adecvată;
- monitorizarea plăgii operatorii;
- profilaxie antibiotică, dacă este necesară;
- evaluarea semnelor vitale;
- verificarea funcției neurologice și vasculare.
Scopul este prevenirea unor complicații precum:
- tromboza venoasă profundă;
- infecția;
- rigiditatea precoce;
- luxația protezei;
- întârzierea vindecării.
Recuperarea pe termen mediu
După stabilizarea inițială, începe etapa activă de recuperare funcțională. Aceasta este perioada în care pacientul lucrează progresiv pentru redobândirea mobilității și forței musculare.
Durata și intensitatea recuperării diferă în funcție de articulația protezată.
Kinetoterapia personalizată
Programul de kinetoterapie este adaptat individual și are rolul de a reda funcția normală a articulației.
Acesta urmărește:
- creșterea amplitudinii mișcărilor;
- tonifierea musculaturii;
- corectarea mersului;
- refacerea coordonării;
- îmbunătățirea echilibrului.
Exercițiile sunt progresive și atent dozate pentru a evita suprasolicitarea.
Exerciții progresive
Pe măsură ce vindecarea avansează, exercițiile devin mai complexe.
Acestea pot include:
- flexii și extensii controlate;
- exerciții de stabilitate;
- mers asistat;
- exerciții cu rezistență progresivă;
- urcat și coborât trepte;
- antrenament funcțional pentru activitățile zilnice.
Respectarea ritmului recomandat este esențială pentru evitarea complicațiilor.
Reluarea mersului și a activităților cotidiene
Recuperarea urmărește reluarea treptată a autonomiei funcționale.
Pacientul învață progresiv:
- mersul fără sprijin;
- schimbarea poziției în siguranță;
- folosirea scărilor;
- activități casnice ușoare;
- reluarea igienei personale fără limitări.
În această etapă, încrederea pacientului în articulația protezată crește semnificativ.
Recuperarea completă
Recuperarea completă presupune atingerea unui nivel optim de mobilitate, stabilitate și funcționalitate. Ritmul diferă de la un pacient la altul și depinde de mai mulți factori individuali.
Interval orientativ de recuperare funcțională
| Tip artroplastie | Recuperare funcțională estimativă |
| Șold | 6–12 săptămâni |
| Genunchi | 8–16 săptămâni |
| Umăr | 3–6 luni |
Aceste intervale sunt orientative și pot varia în funcție de:
- vârsta pacientului;
- starea musculară inițială;
- complianța la recuperare;
- complexitatea intervenției;
- eventualele afecțiuni asociate.
Recuperarea după artroplastia de șold
În general, recuperarea este mai rapidă comparativ cu alte articulații.
Majoritatea pacienților pot:
- merge asistat în primele zile;
- renunța treptat la sprijin în câteva săptămâni;
- reveni la activități obișnuite în 6–12 săptămâni.
Respectarea regulilor de mișcare este esențială pentru prevenirea luxației.
Recuperarea după artroplastia de genunchi
Necesită implicare activă și perseverență.
Accentul este pus pe:
- recâștigarea flexiei complete;
- reducerea inflamației;
- tonifierea cvadricepsului;
- refacerea mersului corect.
Rezultatele excelente apar frecvent după 2–4 luni de exerciții constante.
Recuperarea după artroplastia de umăr
Este cea mai lentă dintre cele trei, deoarece implică refacerea complexă a mobilității și controlului muscular.
Recuperarea presupune:
- imobilizare inițială controlată;
- mobilizare pasivă;
- exerciții active progresive;
- reeducarea forței musculare.
Rezultatele maxime apar adesea după 3–6 luni.
Ce influențează succesul recuperării?
Mai mulți factori pot accelera sau întârzia procesul:
Factori favorabili:
- respectarea programului de kinetoterapie;
- greutate corporală echilibrată;
- motivație bună;
- tonus muscular adecvat;
- monitorizare medicală regulată.
Factori care pot încetini recuperarea:
- sedentarismul;
- lipsa exercițiilor;
- afecțiuni cardiovasculare severe;
- diabet necontrolat;
- obezitate;
- neglijarea recomandărilor medicale.
Când trebuie contactat medicul?
Pacientul trebuie să solicite evaluare medicală dacă apar:
- durere severă persistentă;
- umflare accentuată;
- roșeață locală;
- febră;
- limitarea bruscă a mișcărilor;
- senzație de instabilitate;
- dificultate bruscă la mers.
Identificarea precoce a problemelor permite intervenția rapidă și protejarea rezultatului chirurgical.
Riscuri și complicații posibile
Artroplastia este astăzi una dintre cele mai sigure și eficiente intervenții din chirurgia ortopedică modernă, însă, ca orice procedură chirurgicală majoră, poate fi însoțită de anumite riscuri și complicații. Acestea sunt rare și, în majoritatea cazurilor, pot fi prevenite sau gestionate eficient printr-o evaluare preoperatorie atentă, tehnici chirurgicale avansate și respectarea strictă a protocoalelor de recuperare.
Este important de subliniat că beneficiile artroplastiei – reducerea durerii, îmbunătățirea mobilității și creșterea calității vieții – depășesc în mod semnificativ riscurile potențiale, mai ales atunci când intervenția este realizată în centre medicale specializate și de echipe cu experiență.
Infecția
Infecția este una dintre complicațiile cele mai atent monitorizate după artroplastie, chiar dacă apare rar.
Poate apărea:
- la nivelul plăgii operatorii;
- în jurul protezei (infecție profundă);
- în primele săptămâni sau, mai rar, tardiv.
Semnele pot include:
- roșeață locală;
- durere persistentă;
- umflătură;
- febră;
- secreții la nivelul plăgii.
Prevenția include:
- administrarea de antibiotice;
- tehnici sterile riguroase;
- îngrijirea atentă a plăgii;
- monitorizare postoperatorie strictă.
Tromboza venoasă profundă
Tromboza venoasă profundă (TVP) reprezintă formarea unui cheag de sânge în venele profunde ale membrelor inferioare și este o complicație posibilă după orice intervenție ortopedică majoră.
Factorii favorizanți includ:
- imobilizarea;
- intervenția chirurgicală;
- vârsta înaintată;
- anumite afecțiuni asociate.
Pentru prevenție se utilizează:
- anticoagulante;
- mobilizare precoce;
- exerciții circulatorii;
- ciorapi compresivi.
Luxația protezei
Luxația apare atunci când componentele protezei se deplasează din poziția lor corectă, afectând stabilitatea articulației.
Este mai frecventă în:
- artroplastia de șold;
- cazuri cu slăbiciune musculară;
- nerespectarea restricțiilor postoperatorii.
Pentru prevenție sunt importante:
- pozițiile corecte în primele săptămâni;
- evitarea mișcărilor bruște;
- kinetoterapie ghidată;
- întărirea musculaturii periarticulare.
Rigiditatea articulară
Rigiditatea poate apărea dacă mobilizarea este întârziată sau insuficientă în perioada de recuperare.
Se poate manifesta prin:
- limitarea amplitudinii mișcărilor;
- senzație de „înțepenire”;
- dificultate la reluarea funcției normale.
Prevenția se bazează pe:
- kinetoterapie precoce;
- exerciții zilnice;
- respectarea programului de recuperare;
- evitarea imobilizării prelungite.
Uzura implantului
Deși protezele moderne sunt concepute pentru durabilitate ridicată, în timp poate apărea uzura componentelor, mai ales în cazul solicitării mecanice intense.
Factorii care influențează uzura includ:
- nivelul de activitate fizică;
- greutatea corporală;
- tipul protezei;
- calitatea osului;
- tehnica de implantare.
Protezele actuale pot funcționa eficient, în medie, 15–25 de ani sau chiar mai mult.
Necesitatea reviziei protetice
Revizia protezei este o intervenție chirurgicală suplimentară necesară în cazuri rare, atunci când implantul nu mai funcționează optim.
Poate fi necesară din cauza:
- uzurii avansate;
- infecției;
- instabilității protezei;
- slăbirii fixării în os;
- luxațiilor recurente;
- fracturilor periprotetice.
Deși este o intervenție mai complexă decât prima artroplastie, tehnicile moderne permit rezultate bune și în aceste situații.
Beneficiile artroplastiei la Elytis Hospital
Artroplastia este o intervenție complexă, iar rezultatele ei depind în mod direct de experiența echipei medicale, de calitatea infrastructurii și de abordarea integrată a fiecărui caz. Într-un centru medical modern, precum Elytis Hospital, tratamentul pacienților cu afecțiuni articulare severe se bazează pe protocoale internaționale, tehnologii avansate și o abordare personalizată, menită să asigure atât siguranța intervenției, cât și recuperarea optimă.
Echipă medicală cu experiență în chirurgie protetică
Succesul unei artroplastii depinde în mod esențial de experiența echipei chirurgicale. La Elytis Hospital, intervențiile de protezare sunt realizate de medici ortopezi cu experiență vastă în chirurgia articulară, care tratează constant cazuri complexe de artroză avansată, traumatisme și deformări articulare. Experiența acumulată permite o evaluare precisă a fiecărui caz, o planificare riguroasă a intervenției și o execuție chirurgicală de înaltă precizie, cu rezultate funcționale predictibile și durabile în timp.
Diagnostic imagistic performant
Un diagnostic corect și complet reprezintă baza oricărei intervenții reușite. Elytis Hospital beneficiază de investigații imagistice moderne care permit o evaluare detaliată a articulațiilor și o planificare chirurgicală exactă.
- radiologie digitală;
- tomografie computerizată (CT);
- rezonanță magnetică (RMN) performantă;
- evaluare preoperatorie completă.
Aceste tehnologii oferă medicului o imagine clară asupra gradului de distrucție articulară, facilitând alegerea tipului optim de proteză și poziționarea corectă a acesteia pentru rezultate funcționale excelente.
Plan terapeutic personalizat
Fiecare pacient este unic, iar tratamentul trebuie adaptat în funcție de particularitățile sale medicale și funcționale. La Elytis Hospital, planul terapeutic este individualizat, luând în considerare:
- vârsta pacientului;
- stilul de viață și nivelul de activitate;
- gradul de afectare articulară;
- prezența altor afecțiuni (comorbidități).
Această abordare personalizată permite alegerea celei mai potrivite strategii chirurgicale și de recuperare, cu scopul de a maximiza beneficiile pe termen lung și de a reduce riscurile postoperatorii.
Tehnici chirurgicale moderne, minim invazive unde este posibil
Chirurgia ortopedică modernă pune accent pe tehnici cât mai puțin traumatice pentru țesuturile înconjurătoare. În cadrul Elytis Hospital, atunci când este posibil, se utilizează aborduri minim invazive, care permit o recuperare mai rapidă și un disconfort postoperator redus.
Aceste tehnici contribuie la:
- reducerea pierderii de sânge;
- diminuarea durerii postoperatorii;
- scurtarea perioadei de spitalizare;
- mobilizare precoce;
- cicatrizare mai estetică.
Abordarea modernă a chirurgiei protetice are ca obiectiv nu doar succesul tehnic al intervenției, ci și confortul și recuperarea rapidă a pacientului.
Protezare cu materiale moderne și standarde internaționale
Calitatea implantului este esențială pentru durabilitatea rezultatelor. Elytis Hospital utilizează proteze articulare moderne, fabricate din materiale de ultimă generație, conforme standardelor internaționale de siguranță și performanță.
Aceste proteze sunt concepute pentru:
- rezistență mecanică ridicată;
- uzură minimă în timp;
- biocompatibilitate excelentă;
- integrare optimă în os;
- funcționare naturală a articulației.
Utilizarea implanturilor performante contribuie semnificativ la creșterea duratei de viață a protezei și la obținerea unor rezultate funcționale stabile pe termen lung.
Recuperare integrată și monitorizare atentă
Procesul de recuperare este la fel de important ca intervenția chirurgicală în sine. La Elytis Hospital, pacienții beneficiază de un program structurat de recuperare, adaptat fiecărui caz în parte.
- mobilizare precoce;
- protocol personalizat de kinetoterapie;
- monitorizare postoperatorie continuă;
- controale periodice după externare.
Această abordare integrată asigură o recuperare mai rapidă, reducerea riscului de complicații și redobândirea progresivă a funcționalității articulare în condiții de siguranță.
Confort spitalicesc premium și siguranță medicală
Experiența pacientului în perioada de spitalizare joacă un rol important în procesul de vindecare. La Elytis Hospital, accentul este pus pe confort, siguranță și îngrijire atentă, într-un mediu medical modern și bine organizat.
Pacienții beneficiază de:
- condiții de spitalizare moderne;
- monitorizare medicală permanentă;
- echipă medicală disponibilă pentru suport continuu;
- atenție individualizată pe parcursul internării;
- respectarea celor mai înalte standarde de siguranță.
Programează o consultație detaliată la Elytis Hospital și află mai multe despre opțiunile terapeutice moderne ale medicilor noștri.
Întrebări frecvente
Artroplastia se realizează sub anestezie, astfel încât pacientul nu resimte durere în timpul intervenției. În perioada postoperatorie, este normal să apară un anumit grad de disconfort sau durere moderată, însă aceasta este atent controlată prin medicație analgezică modernă și protocoale eficiente de gestionare a durerii. În plus, mobilizarea precoce și îngrijirea atentă contribuie la reducerea progresivă a disconfortului în primele zile după operație.
Durata internării după artroplastie variază în funcție de tipul intervenției, starea generală a pacientului și evoluția postoperatorie. În general, spitalizarea durează între câteva zile și aproximativ o săptămână, perioadă în care pacientul este monitorizat atent, începe mobilizarea și primește indicații clare pentru recuperarea de acasă. Externarea se face atunci când starea este stabilă și pacientul poate efectua în siguranță activități de bază cu ajutor minim.
Reluarea mersului normal este un proces gradual și depinde de tipul articulației protezate și de progresul recuperării. În multe cazuri, pacienții încep să meargă cu sprijin în primele zile după operație, iar mersul fără ajutor devine posibil treptat, în decurs de câteva săptămâni. Recuperarea completă, în care mersul devine natural și stabil, poate dura între 6 și 16 săptămâni, în funcție de intervenție și de implicarea în programul de kinetoterapie.
Protezele moderne sunt fabricate din materiale biocompatibile, special concepute pentru a fi bine tolerate de organism, astfel încât fenomenul de „respingere” imunologică, așa cum apare în cazul transplanturilor de organe, nu există în artroplastie. În cazuri rare, pot apărea complicații precum infecția sau reacții locale, însă acestea nu reprezintă o respingere propriu-zisă a implantului, ci situații medicale care necesită tratament specific.
După recuperarea completă, majoritatea pacienților pot relua activități fizice ușoare și moderate, precum mersul pe jos, înotul, ciclismul sau gimnastica medicală. Activitățile cu impact mare, cum ar fi alergarea intensă sau sporturile de contact, sunt de obicei descurajate, deoarece pot crește uzura protezei. Recomandările finale sunt personalizate în funcție de tipul intervenției și de starea articulației.
Nu există o limită strictă de vârstă pentru artroplastie. Decizia de a efectua intervenția se bazează mai degrabă pe starea generală de sănătate, nivelul de durere și gradul de afectare funcțională, decât pe vârstă. Atât pacienții mai tineri, cât și cei vârstnici pot beneficia de protezare, dacă evaluarea medicală arată că intervenția este sigură și necesară.
Protezele moderne sunt concepute pentru a rezista mulți ani, de obicei între 15 și 25 de ani sau chiar mai mult, în funcție de tipul implantului și stilul de viață al pacientului. Nu este necesară înlocuirea periodică a protezei, însă aceasta poate fi schimbată în cazuri rare, dacă apar complicații, uzură avansată sau alte probleme mecanice. Monitorizarea periodică ajută la evaluarea stării implantului în timp.
Recuperarea nu este doar recomandată, ci esențială pentru succesul artroplastiei. Fără kinetoterapie și mobilizare progresivă, rezultatele intervenției pot fi limitate, iar riscul de rigiditate sau scădere a funcționalității crește. Programul de recuperare ajută la refacerea mobilității, întărirea musculaturii și adaptarea corectă la noua articulație, contribuind decisiv la obținerea unui rezultat optim pe termen lung.
Ultima revizuire medicala: 9.05.2026
Referințe:
- Adebero, Tony, et al. “Effectiveness of Prehabilitation on Outcomes Following Total Knee and Hip Arthroplasty for Osteoarthritis: A Systematic Review and Meta-Analysis of Randomized Controlled Trials.” Disability and Rehabilitation, vol. 46, no. 24, 2024, pp. 5771–5790, https://doi.org/10.1080/09638288.2024.2313128.
- Zhou, Wen, et al. “Enhanced Recovery After Surgery for Hip and Knee Arthroplasty: A Systematic Review and Meta-Analysis on Randomized Control Trials.” Geriatric Nursing, vol. 60, 2024, pp. 249–257, https://doi.org/10.1016/j.gerinurse.2024.08.002.
- Cooper, G. M., et al. “The Functional and Psychological Impact of Delayed Hip and Knee Arthroplasty: A Systematic Review and Meta-Analysis of 89,996 Patients.” Scientific Reports, vol. 14, 2024, article 8032, https://doi.org/10.1038/s41598-024-58050-6.
- Karimi, Amir H., et al. “Accuracy of Machine Learning to Predict the Outcomes of Shoulder Arthroplasty: A Systematic Review.” Arthroplasty, vol. 6, 2024, article 26, https://link.springer.com/article/10.1186/s42836-024-00244-4
